三叉神經痛治療方法
三叉神經痛治療方法
香港三叉神經痛患者常因臉部電擊痛、刀割痛而求醫,這種「天下第一痛」若不及時治療,會嚴重影響進食、說話、刷牙及生活質素。治療從保守到根治,需依症狀嚴重度、年齡、健康狀況及患者意願選擇。
香港常見三叉神經痛治療方法選項比較如下:
治療選擇建議
- 輕症/初期 → 藥物治療 + 監測。
- 中重度/藥物失效 → 介入治療(射頻/氣球)。
- 希望根治 → 微血管減壓手術(MVD)為金標準。
- 藥物治療(Medication Therapy) – 首選初期/輕症 初期可試用1-2個月,幫助確認診斷及評估療效。 常用藥物包括:
- 抗癲癇藥(如卡馬西平 Carbamazepine、奧卡西平 Oxcarbazepine) – 最有效控制神經痛,首選。
- 止痛藥(輔助)。
- 抗抑鬱藥(如阿米替林)。
- 肌肉鬆弛劑。 優點:非侵入性,部分患者可長期控制。 缺點:治標不治本,長期易產生抗藥性、副作用(如頭暈、嗜睡、肝功能異常、血象變化)。適合不願/不適合手術的患者(如高齡、多重疾病)。
- 注射/介入治療(Interventional Procedures) – 中度症狀或藥物失效 微創、局部麻醉下進行,效果較藥物強但非永久。 常見方法:
- 三叉神經周圍注射療法(神經阻滯)。
- 半月神經節內注射酒精療法。
- 半月神經節射頻電凝療法(Radiofrequency Thermocoagulation) – 熱凝損傷痛覺纖維,緩解率高但可能有面部麻木。
- 經皮氣球壓迫術(Percutaneous Balloon Compression) – 針扎入神經孔,氣球壓迫神經節,緩解痛覺。 優點:門診或短住院、恢復快。 缺點:復發率較高(數月至數年)、可能有面部麻木/感覺異常。
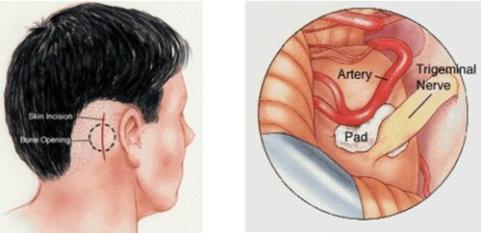
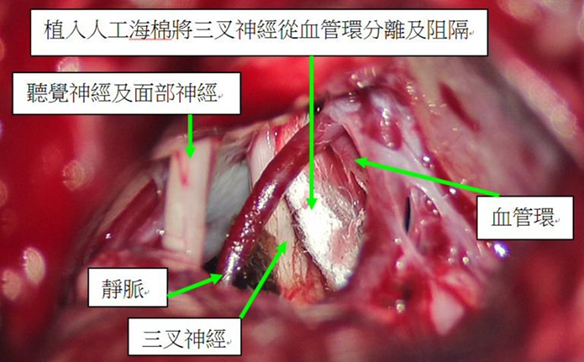
- 外科微創手術 – 微血管減壓術(Microvascular Decompression, MVD) – 根治首選 目前最有效、針對病因(血管壓迫)的治療,近60年成熟技術。
- 正式名稱:顱後凹三叉神經根微血管減壓術。
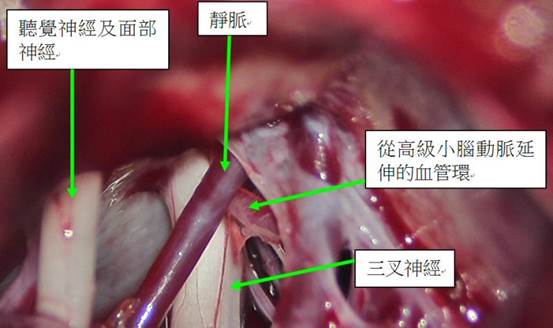
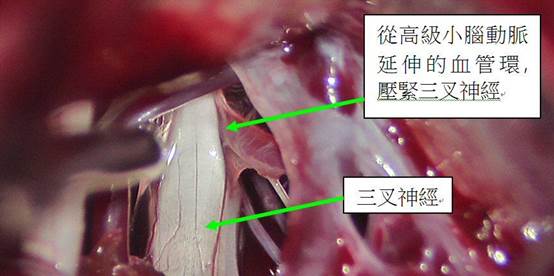
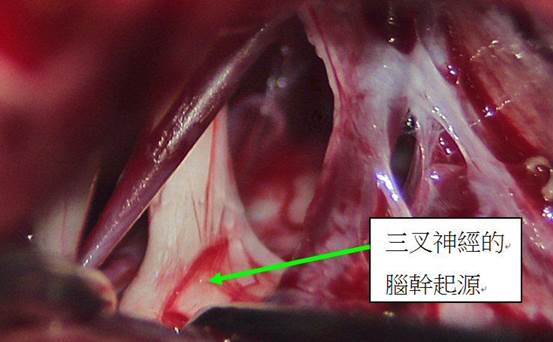
- 手術目的:在顯微鏡下分離壓迫三叉神經根部的血管(最常小腦上動脈),以Teflon墊片永久隔開,消除「神經短路」。
- 過程:全身麻醉,耳後髮際線小切口(數厘米微創),不損腦組織,利用蛛網膜下腔操作。
- 治癒率:80-95%(長期無痛、無需服藥),復發率低(約5-10%)。
- 優點:根治性高、保留神經功能、面部麻木風險最低。
- 風險:低(嚴重併發症如聽力損失<2-5%,出血/感染罕見),使用神經監測及導航更安全。 適合:藥物/Botox/射頻無效、年輕/健康患者、希望永久解決者。
- 放射治療(Radiosurgery,如伽瑪刀 Gamma Knife) 無創、非手術,使用精準放射線照射三叉神經根部,改變痛覺傳導。 適合:高齡、不適合開刀/麻醉患者。 優點:無切口、門診完成。 缺點:療效延遲(數週至數月)、復發率較高、可能有遲發性麻木。
三叉神經痛病例故事分享
我們的團隊結合MRI/MRA精準診斷血管壓迫,提供從保守到手術的一條龍服務,強調微創、安全及快速恢復。如果您正飽受三叉神經痛困擾,或想了解哪種治療方法最適合您,立即聯絡我們獲取專業評估,勿讓「天下第一痛」持續!
若拖延治療,會有什麼後果?
若拖延三叉神經痛治療,會有什麼後果?(Trigeminal Neuralgia Untreated Consequences / 三叉神經痛延誤治療風險香港)
三叉神經痛(Trigeminal Neuralgia, TN)被譽為「天下第一痛」或「自殺性疼痛」,若拖延治療或長期未治療,症狀不僅不會自癒,反而會逐漸惡化,帶來嚴重生理、心理及生活後果。香港許多患者初期誤診為牙痛或偏頭痛,反覆求診無效,延誤黃金治療期,導致疼痛發作更頻繁、更持久、更難控制。
拖延三叉神經痛治療的主要後果與風險
根據國際醫學文獻(如Mayo Clinic、AANS、Johns Hopkins及本地臨床經驗),未及時治療會導致以下嚴重問題:
- 疼痛逐漸惡化、不可逆轉
- 初期發作短暫、輕微,但隨時間延長,疼痛持續時間從數秒延長至數分鐘甚至更長。
- 發作頻率增加(每天數十至數百次),間歇期縮短,甚至演變為持續性背景痛或非典型三叉神經痛。
- 神經長期受壓導致髓鞘損傷、不可逆病變,神經纖維永久「短路」,使微血管減壓手術(MVD)等根治手術的治癒率下降,復發風險上升。
- 日常生活嚴重受阻
- 觸發點(如刷牙、洗臉、進食、說話、冷風吹臉)變得無法避免,患者不敢進食、飲水或清潔口腔,導致營養不良、脫水、體重急降。
- 無法正常工作、社交或外出,長期臥床或隔離自己,生活質素大幅下降。
- 心理及情緒問題加劇
- 長期劇痛引發嚴重抑鬱症、焦慮症、創傷後壓力症候群(PTSD),甚至痛不欲生、自殺意念(研究顯示TN患者抑鬱風險高達3倍以上)。
- 許多香港患者因疼痛折磨數年,出現睡眠障礙、情緒崩潰,甚至影響家庭關係。
- 其他潛在併發症
- 長期依賴止痛藥或抗癲癇藥,增加藥物副作用(肝腎損傷、嗜睡、認知障礙)。
- 若為繼發性(如腫瘤壓迫),延誤治療可能錯過腫瘤早期處理機會,導致更嚴重神經損傷或生命風險。
- 部分患者發展為麻醉性疼痛(anesthesia dolorosa)——神經破壞後的持續燒灼痛,更難治療。
為什麼及早治療至關重要?
- 三叉神經痛不會自癒,症狀多呈進行性惡化(progressive worsening)。
- 早期透過藥物控制、介入緩解或MVD手術根治,可防止神經永久損傷,保留面部感覺功能。
- 香港高壓生活令三叉神經痛不罕見,勿讓誤診或拖延加劇痛苦——及早找腦神經外科評估,能大幅降低後果。
- 疼痛逐漸惡化、不可逆轉
如何判斷自己是否患上三叉神經痛?
如何判斷自己是否患上三叉神經痛?(Trigeminal Neuralgia Self-Assessment / 三叉神經痛自測香港)
三叉神經痛(Trigeminal Neuralgia, TN)俗稱「天下第一痛」或「自殺性疼痛」,許多香港患者初期將其誤認為牙痛、偏頭痛或鼻竇炎,甚至盲目拔牙數顆仍無效,才發現是三叉神經痛。這種陣發性、電擊樣劇痛若符合特定特徵,即高度懷疑患病。如何判斷?以下提供簡單自測指南,但最終診斷需由專業醫生確認,切勿自行判斷。
我們的香港腦神經外科團隊專精三叉神經痛鑑別診斷,使用MRI/MRA精準找出血管壓迫或其他原因,提供24小時專業諮詢與支援。
如何判斷自己是否患上三叉神經痛?(關鍵自測特徵)
根據國際標準(如ICHD-3分類)及臨床經驗,若您有以下多項符合,即高度懷疑三叉神經痛:
- 疼痛性質:
- 突發劇烈、尖銳、電擊樣、刀割樣、針刺樣或燒灼樣疼痛,像觸電或閃電般。
- 疼痛強度極高,常令患者瞬間僵住、無法動彈,甚至痛到跪地或哭喊。
- 持續時間:
- 每一次發作通常僅數秒至1-2分鐘(極少超過數分鐘)。
- 發作間歇期正常或僅有輕微殘痛。
- 發作頻率:
- 每天可發作數十至數百次,嚴重時幾乎連續。
- 疼痛位置:
- 單側臉部(右側較常見,極少雙側同時)。
- 沿三叉神經三大分支分佈:臉頰、上唇、上牙(上頜分支)、下唇、下巴、下牙(下頜分支)、額頭、眼睛(眼神經分支,較少)。
- 觸發因素(最關鍵判斷點):
- 輕微刺激即可誘發,如刷牙、漱口、洗臉、進食、咀嚼、說話、微笑、打哈欠、刮鬍子、化妝、觸碰臉部、冷風吹臉、喝熱/冷飲。
- 這些日常動作變成「扳機」,患者常因害怕觸發而不敢進食或清潔。
- 其他特徵:
- 疼痛無持續鈍痛或搏動感(不像偏頭痛)。
- 常伴臉部抽搐(tic douloureux,痛性抽搐)。
- 牙科/耳鼻喉檢查正常,止痛藥(如一般布洛芬)無效或僅輕微緩解。
自測快速口訣(BE-FAST類似簡易判斷):
- Brush teeth(刷牙)或洗臉 → 誘發劇痛?
- Eating/Chewing(進食/咀嚼) → 電擊痛?
- Face touch(觸碰臉部) → 瞬間發作?
- Air breeze(風吹臉) → 觸發?
- Speech/Smile(說話/微笑) → 痛?
- Time short(持續短暫) → 數秒至分鐘? 若多項符合,且單側、觸發性、劇痛,強烈建議立即求診腦神經外科!
專業診斷步驟(勿僅靠自測)
- 臨床評估:醫生詢問病史、疼痛特徵及觸發點。
- 排除其他疾病:牙科檢查、耳鼻喉評估、神經檢查。
- 影像學:MRI/MRA(首選)找出血管壓迫、腫瘤或其他原因。
- 建議先求診:牙科醫生(排除牙源性問題) + 腦神經外科醫生(神經痛專科)。
三叉神經痛不會自癒,早期診斷可避免惡化(神經不可逆損傷、抑鬱風險增加)。