緊急中風的黃金小時診斷:

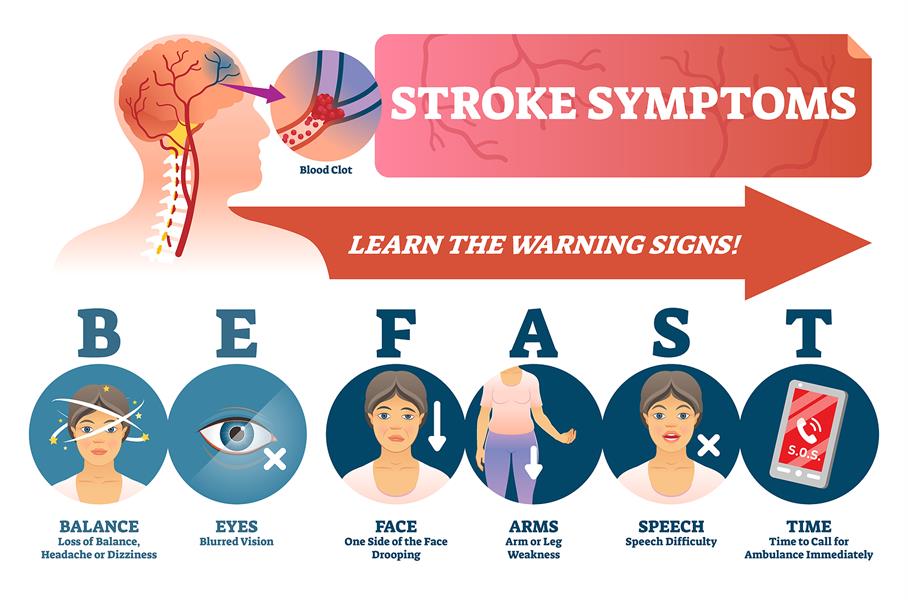
緊急中風的黃金小時診斷:

香港中風症狀鑑別重要性:及早分辨是否中風,以及缺血性 vs 出血性中風的緊急診斷指南
中風(腦血管意外)是香港第四大死因,每年影響數萬市民。若您搜尋「中風症狀鑑別香港」、「腦中風症狀還是其他疾病」、「缺血性中風 vs 出血性中風治療」或「急性中風診斷」,這裡提供專業指南。症狀如突然無力、言語不清或頭痛,可能不是中風,而是其他疾病(如低血糖、偏頭痛或癲癇)。及早鑑別至關重要,因為誤診延誤治療,可能導致永久殘疾或死亡。如果確診中風,更需緊急分辨缺血性中風(血管阻塞,佔70-80%)與出血性中風(血管破裂,佔20-30%),因兩者治療策略截然不同——錯用方法可致命!
當疑似中風患者被送往公立醫院救治時,當值醫生會按病人情況而安排腦部的電腦斷層掃描(CT SCAN) 。CT是一個較經濟的初步影像檢查,但CT只能分辦出患者是屬於出血性中風 (佔30%的中風案例),不能詳细確診患者是否患上腦血管梗塞性中風(佔中風案例大多數的70%)。 CT 在腦血管梗塞性中風發生的首24小時內, 影像是可以完全正常的, 在醫生亦不能確診下, 病人就因此枉枉錯失了在黄金8小時內打通腦血管, 搶救大腦細胞及完全康復的機會。然而兩種中風: 出血性和腦血管梗塞性中風的治療迫切性及方針是截然不同的。
腦梗塞性中風就是大腦或頸血管受阻塞,血液無法流通,令腦細胞功能暫時受影響, 若時間拖延了, 大腦細胞就會死亡, 神經功能亦永久受損。
腦血管梗塞性中風大致上可分為三種不同類型。
1. | 動脈硬化血栓性腦梗塞 因為血管粥樣硬化而使血管內側變得狹窄,並且形成血栓,造成血管阻塞。 |
2. | 心源性腦栓塞症 因為心房顫動等心律不整的情況惡化,使心臟裡形成的血栓竄流至大腦血管中並造成阻塞。 |
3. | 小間隙阻塞 因為高血壓或糖尿病造成的血管病變或動脈硬化,而使血管變得狹窄,並且形成血栓,造成血管阻塞。 |
三種類型的腦梗塞均為常見的,而且近年更變得年輕化。
在現今先進的醫學理念上, 腦血管梗塞性中風已是可以完全治愈之症。但必需在黄金8小時內及早診斷出梗塞的血管部位, 再由專攻腦血管的腦神經外科醫生以先進的微創內血管手術,打腦通血管,搶救大腦,令腦細胞不致壞死及減低患者永久傷殘或死亡率的機會, 患者亦大有機會完全康復。
第一步:分辨症狀是否中風?為何重要?
許多疾病有類似中風的症狀(如半身無力、暈眩、言語困難),但並非中風。及早鑑別可避免不必要恐慌,並確保正確治療。延誤診斷中風,腦細胞每分鐘死亡190萬;反之,非中風症狀若誤當中風,可能錯過其他急症治療。
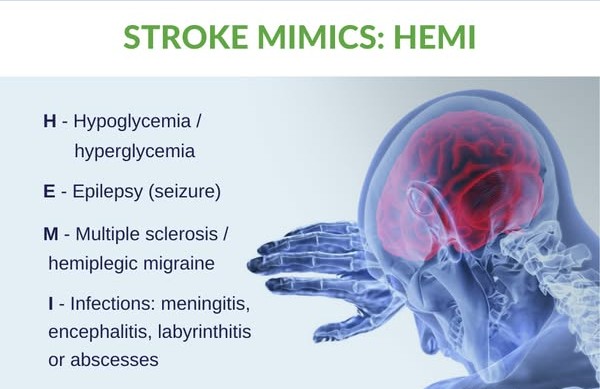
常見相似中風症狀的疾病(Stroke Mimics):HEMI
- 低血糖或糖尿病併發:症狀如混亂、暈眩、無力,但常伴出汗、心跳加速。鑑別:快速血糖測試(正常值4-7mmol/L)。
- 偏頭痛:頭痛、視力模糊、噁心,但症狀漸進、非單側。鑑別:無神經缺損,腦掃描正常。
- 癲癇發作:抽搐、意識喪失,但短暫(數分鐘)。鑑別:EEG腦電圖檢查。
- 貝爾面癱(Bell’s Palsy):單側面癱,但無肢體無力。鑑別:無腦血管異常。
- 內耳問題(如梅尼爾症):暈眩、耳鳴,但無言語或無力症狀。鑑別:耳鼻喉檢查。
--1024x427.jpg)
鑑別中風症狀的重要性:
- 救命時間:真中風需黃金3-8小時治療;假中風需針對原病因(如補糖)。
- 避免併發:誤診可致腦損傷惡化或不當用藥(如溶血劑用於出血性中風會加劇出血)。
- 資源優化:香港醫院資源有限,準確鑑別減低醫療負擔。
使用「談笑用兵」FAST原則初步篩查,若疑似,立即求醫進行影像檢查(MRI/CT)。香港年輕中風上升30%,及早鑑別可預防殘疾。
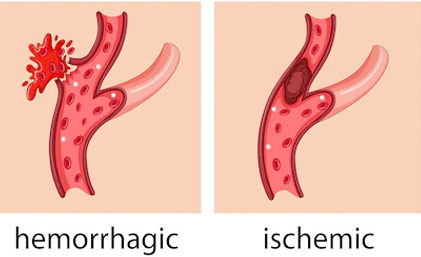
第二步:確診中風後,緊急分辨缺血性 vs 出血性中風 – 治療策略天差地別!
若症狀確認為中風,必須在30-60分鐘內透過影像學分辨類型,因為缺血性中風需「溶栓/取栓」恢復血流,出血性中風則需「止血/減壓」控制出血。錯分類型,治療可能適得其反——例如溶血劑用於出血性中風,可致顱內大出血死亡率升至80%!
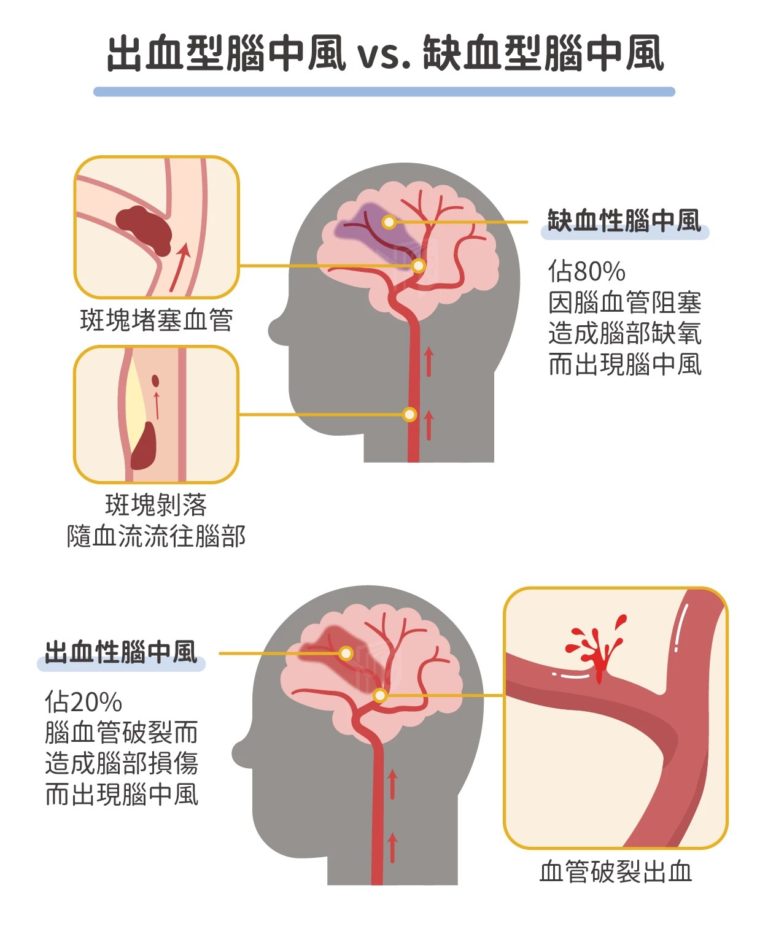
缺血性中風 vs 出血性中風:症狀、診斷及治療比較
| 項目 | 缺血性中風 (70-80%) | 出血性中風 (20-30%) |
|---|---|---|
| 成因 | 血管阻塞(血栓/栓塞) | 血管破裂(高血壓/動脈瘤) |
| 症狀特點 | 漸進、無痛或輕微頭痛、單側無力/言語不清 | 突發劇烈頭痛(「人生最痛」)、嘔吐、意識快速惡化 |
| 診斷方法 | CT/MRI排除出血,DSA確認阻塞 | CT/MRI顯示腦內出血或蛛網膜下出血 |
| 治療策略 | 溶栓/取栓:黃金3-8小時內移除血栓,恢復血流(成功率90%) | 止血/手術:控制血壓、開顱清除血塊/夾瘤,嚴禁溶栓 |
| 風險 | 延誤致腦梗死擴大 | 延誤致腦壓上升、腦疝 |
| 預後 | 及早治療可完全康復、無殘疾 | 死亡率高(30-50%),殘疾嚴重 |
緊急鑑別重要性:
- 治療反轉:缺血性需「通血管」,出血性需「封血管」——混淆可致命。
- 黃金時間:缺血性窗期短(8小時),出血性需即時手術。
- 香港數據:出血性中風死亡率高達60%,但及早CT/MRI鑑別可救命。
- 預防殘疾:正確分類,患者康復率提升50%以上。
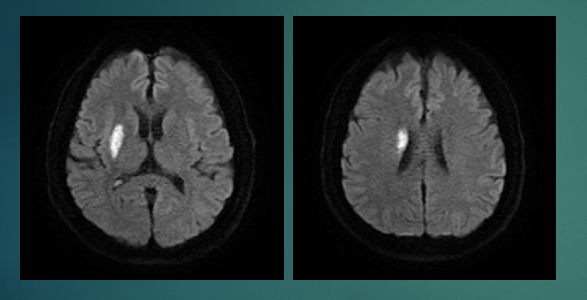
在缺血性中風黃金小時內: CT (電腦掃描) 的不足、假陰性; MRI (磁力共振)的準確診斷 :
MRI (磁力共振造影) 在診斷超早期缺血性中風敏感度極高
MRI (磁力共振造影) 的擴散加權成像(Diffusion-Weighted Imaging, DWI ) 影像 對缺血性中風非常敏感,為CT的4–5倍。超早期 (hyperacute)缺血性中風是指發病後最初數小時(通常0-6小時)內的階段,此時腦組織正處於最高風險,但若及時介入,仍有極高機會挽救。MRI (磁力共振造影) (DWI),在此階段被公認為最敏感、最準確的診斷工具,能在腦細胞缺血數分鐘內即顯示異常。相反,CT (電腦掃描) 在缺血性中風的超早期時刻,通常都是的呈假陰性(假陰性率高達50%以上)
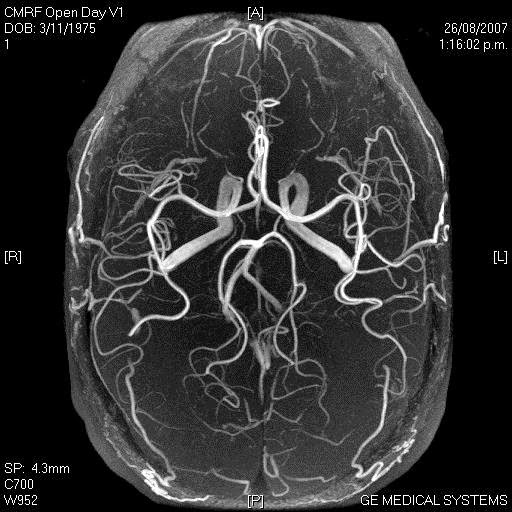
MRI 在超早期缺血性中風的敏感度
根據多項大型臨床研究及統合分析,DWI-MRI 在超早期缺血性中風的敏感度極高,範圍約 88%–99%,遠高於傳統非對比CT掃描(敏感度僅約39%–64%)。在發病後最初數小時內,DWI 能偵測到腦組織水分子擴散受限的變化,即使梗塞體積很小(低至0.15–0.6 mL)也能清晰顯示。
- 發病後數分鐘至6小時:DWI 敏感度約88–97%,部分研究達99%。
- 與CT比較:CT 在超早期常呈陰性(假陰性率高達50%以上),而 MRI (DWI) 敏感度為CT的4–5倍。
- 特異度:DWI 特異度亦高達92–100%,能有效排除非缺血性病變(如腫瘤、炎症或偏頭痛)。
- 低場MRI:近年香港及國際引入的低場強MRI(0.23T–0.64T)在急症室應用,敏感度仍可達86–89%,並具便攜、低成本優勢。
香港及國際指引(美國中風協會ASA 2025–2026、香港醫院管理局中風指引)均推薦DWI-MRI 作為超早期缺血性中風的首選影像工具,尤其當CT無法明確診斷時。
MRI 在超早期缺血性中風檢測的重要性
MRI 不僅用於「發現」中風,更直接影響治療決策與患者預後,在「時間就是大腦」的黃金搶救期扮演關鍵角色:
- 極早確診,爭取黃金治療時間 腦細胞每分鐘死亡約190萬,DWI 可在發病後數分鐘內顯示缺血核心(infarct core)及可救組織(penumbra),讓醫生在CT仍正常時即確認診斷,避免延誤溶栓或取栓的黃金窗口(3–8小時,甚至延至24小時)。
- 排除出血,安全使用溶栓藥 溶血劑(rtPA / tenecteplase)是缺血性中風首選治療,但若誤用於出血性中風,會導致致命性顱內出血。MRI 的梯度回波序列(GRE/SWI)能敏感偵測微量出血,確保溶栓前安全排除出血性中風,風險遠低於CT。
- 精準篩選取栓術候選人 對於大血管閉塞患者,MRI 可結合灌注成像(PWI)評估「不匹配」(mismatch)——即梗塞核心小、可救組織大,適合延長治療窗(6–24小時)。DAWN及DEFUSE 3研究證實,此類患者接受機械取栓後,功能獨立率可提升至50–70%以上。
- 鑑別中風模擬症(Stroke Mimics) 約20–30%疑似中風患者實際為低血糖、癲癇、偏頭痛或貝爾面癱等。MRI 高敏感度可快速排除這些模擬症,避免不必要治療及風險。
- 預後評估與個人化康復 超早期MRI 可精準顯示梗塞位置、大小及側支循環情況,幫助預測預後,制定針對性康復計劃(如物理治療、TMS刺激),讓更多患者無殘疾康復。
全天候24小時緊急磁力共振造影MRI檢查,快速診斷急性中風
- 緊急磁力共振MRI造影對於在中風黃金小時內進行準確診斷至關重要,尤其是對於缺血性中風。
- MRI 可提供腦部及其血管的詳細影像,從而評估中風類型。
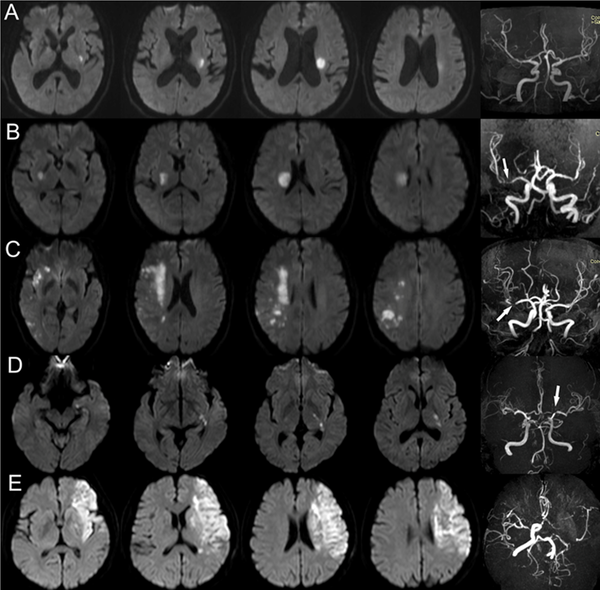
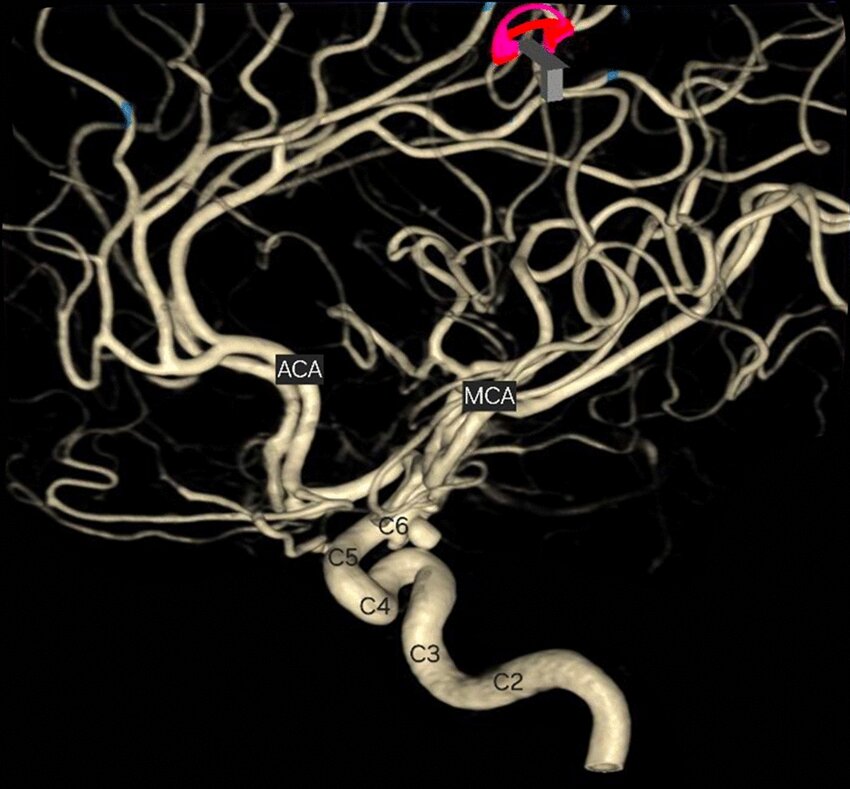
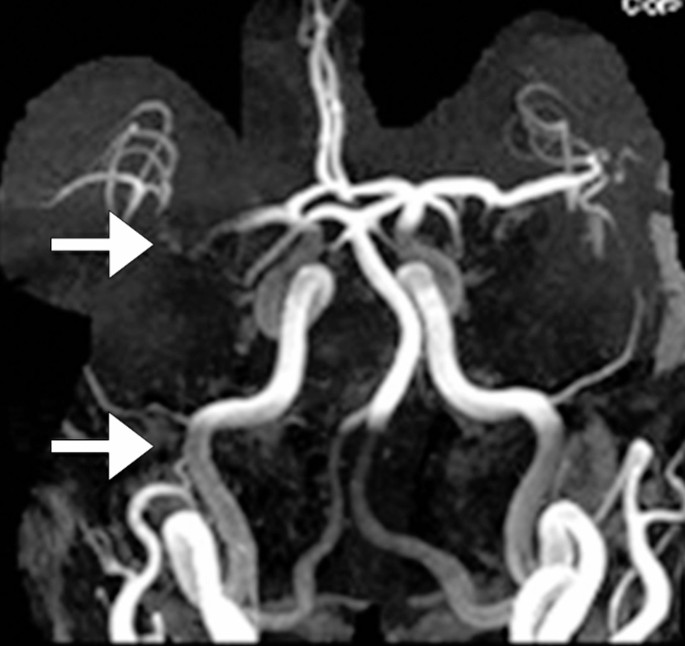
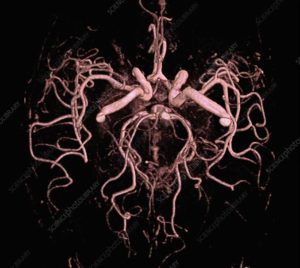
- MRI 亦可顯示缺血性中風時血管阻塞的部位和範圍,或出血性中風時出血的部位和範圍,從而提供選擇合適治療方案的指導。
總結:MRI 是超早期缺血性中風的「救命金鑰匙」
磁力共振的腦部及血管造影(MRI,MRA), 能在腦細胞缺血的頭半小時內, 精準地診斷出中風位置和血管阻塞的範圍, 大大提高了專攻腦血管的腦神經外科醫生能在黄金8小時內, 以先進的微創內血管手術打通腦血管: 血管內機械取栓術(Endovascular Thrombectomy), 搶救大腦細胞的成功率; 病人從而有機會完全康復。由於公立醫院資源及人手有限, 未能提供24小時緊急的磁力共振腦部及血管造影術,而CT 在腦血管梗塞性中風發生的首24小時內, 影像是可以完全正常的, 病人就因此枉枉錯失了在黄金6-8小時內打通腦血管, 搶救大腦細胞及完全康復的機會。在香港私家醫院及專科中心,24小時MRI 已成為標準配置。與CT相比,MRI 的超高敏感度讓我們能在CT仍呈陰性時即確認缺血性中風,開啟溶栓、取栓或延長治療窗的機會,大幅提升完全康復、無後遺症的機率。
若您或家人出現中風症狀(談笑用兵任何一項),請立即撥打我們的24小時腦中風熱線:8107 1616,或致電 2367 6116 安排緊急MRI評估。時間就是大腦,早一分鐘診斷,早一分鐘救命!



