革命性的急性中風新治理概念 – 香港2026最新進展:篩查、預防與先進治療:
腦發作:中風與心臟病的相似治理模式
中風(腦血管意外)和心臟病均源於血管疾病。現今醫學界及專門治療中風的腦神經外科醫生,將中風稱為「腦發作」(Brain Attack),因為無論是預防中風還是治理急性中風,其方法均與突發性心臟病的治理概念高度相似。2026年,香港引入多項革命性技術,如低場MRI急症篩查、AI輔助影像分析及新型微導管取栓術,進一步提升中風治理效率。
中風並非意外事故,是可以預防和控制的
如今,中風不再視為「意外」,憑藉醫學進步,所有中風均可預防及控制。香港衞生署數據顯示,2025-2026年中風病例雖仍為第四大死因,但透過廣泛篩查及預防治療,發病率已顯著下降。作為專門治療中風的腦神經外科醫生,我們強調預防勝於治療,避免高風險急性介入。
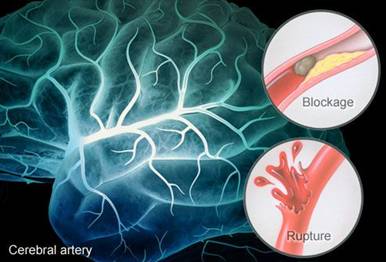
促進中風風險篩查
中風帶來沉重疾病負擔,預防成為公共衛生重點。我們不傾向僅處理急性中風(風險高),而是提倡中風風險篩查及預防性治療。香港最新篩查方案包括:
- 中風風險健康檢查:全面評估年齡、血壓、膽固醇、糖尿病等風險因素。建議30歲起每5-8年篩查一次,60歲以上每3-5年。檢查涵蓋臨床評估(BMI、ECG)、化驗(血糖、血脂)及影像學。
- MRI中風風險篩查:使用高品質而無輻射的核磁共振醫學造影 (MRI/MRA) 來偵測頸動脈/顱內血管狹窄、動脈瘤或隱藏血栓。高品質MRA影像亦無需注射顯影劑,且具有3D立體影像的,適用急症中風快速篩查。篩查可及早發現80%可預防中風風險。
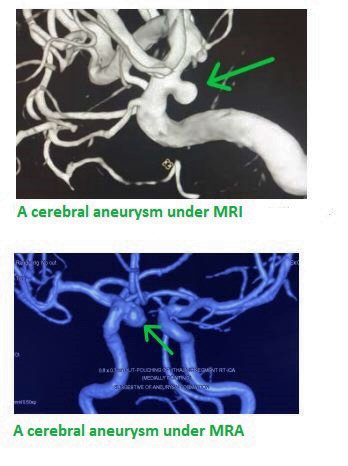
中風預防性治療:降低中風風險: (香港及國際最新指引2025-2026參考)
由於中風的疾病負擔甚高,預防中風是一個重要的公共衛生議題。作為專門治療中風的腦神經外科醫生,我們並不想治療急性中風,因為治療急性中風的風險甚高, 但在緊急情況下, 為着拯救生命我們都被迫為之。但其實我們是希望提倡防止中風,促進中風風險篩查及中風預防性治療。香港中風預防重點強調「及早預防、及早識別、及早治療」,根據香港衞生署及國際美國心臟協會/美國中風協會(AHA/ASA)2024-2025更新指引,高達80%中風可透過控制可改變風險因素預防。以下分層說明各類措施的具體益處及風險降低幅度(相對風險降低RRR或絕對風險降低ARR,基於大型隨機對照試驗及統合分析):
- 生活方式調整 – 基礎預防,風險降低可達30-80%
- 均衡飲食:採用地中海飲食(多蔬果、全穀物、堅果、橄欖油、魚類,少紅肉、加工食品、高鹽高糖),可降低中風風險20-30%。香港建議每日至少2份水果+3份蔬菜,鹽攝取限<5g/日。研究顯示,蔬果充足攝取可將中風風險降低高達57%(水果)及55%(蔬菜)。
- 規律運動:每週至少150分鐘中強度有氧運動(如快步行、游泳),可獨立降低中風風險25-30%。結合減重及減少久坐行為,效果更顯著。即使輕度活動亦有益。
- 戒煙(包括二手煙):吸煙者戒煙後,中風風險在5-15年內降至與從未吸煙者相近,風險降低可達30-50%。香港吸煙者中風風險高3-4.7倍,立即戒煙是最高性價比預防。
- 限酒及控制體重:避免過量飲酒(非飲酒者勿開始),維持BMI 18.5-22.9及腰圍(男<90cm、女<80cm)。減重5-10%可改善多項心血管參數,降低中風風險。
- 綜合生活方式改變:同時控制多項不健康因素(如吸煙+缺乏運動+肥胖),中風風險可增加2-22倍;反之,健康生活方式可降低整體風險高達80%。
- 藥物治療 – 針對特定風險因素,風險降低15-60%
- 抗血小板藥(如阿士匹靈75-325mg/日):初級預防降低中風風險約20-25%;次級預防(曾中風/TIA)降低22%。香港常用於高風險群,副作用主要腸胃不適,需醫生監察。
- 他汀類藥物(降低膽固醇):如阿托伐他汀或瑞舒伐他汀,降低LDL膽固醇,可將中風風險降低25-30%。SPARCL試驗顯示積極降脂可減低復發風險。
- 抗凝血藥(如新型口服抗凝劑NOAC:rivaroxaban、dabigatran、apixaban):針對心房顫動患者,降低中風風險高達60-70%(優於warfarin),顱內出血風險更低。香港心房顫動患者中風風險高5-10倍,適時使用可大幅預防。
- 血壓控制藥:高血壓為中風最大單一風險因素(佔35-50%),積極降壓(目標<130/80mmHg)可降低中風風險30-40%。多藥聯合常需2-3種藥物達標。
- 糖尿病控制藥(如GLP-1受體激動劑):部分新型藥可額外降低非致命中風風險約27%。
- 介入治療 – 針對嚴重血管病變,風險降低可達50-70%
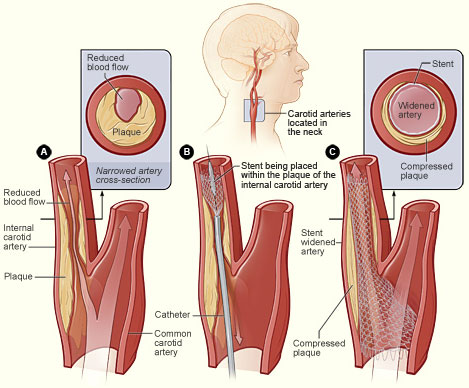
- 頸動脈支架或內膜剝除術:針對症狀性頸動脈狹窄>50%或無症狀>60-70%,可降低中風風險高達50-70%(相對於單用藥物)。香港微創介入成功率高,圍手術期中風風險約1-2%。
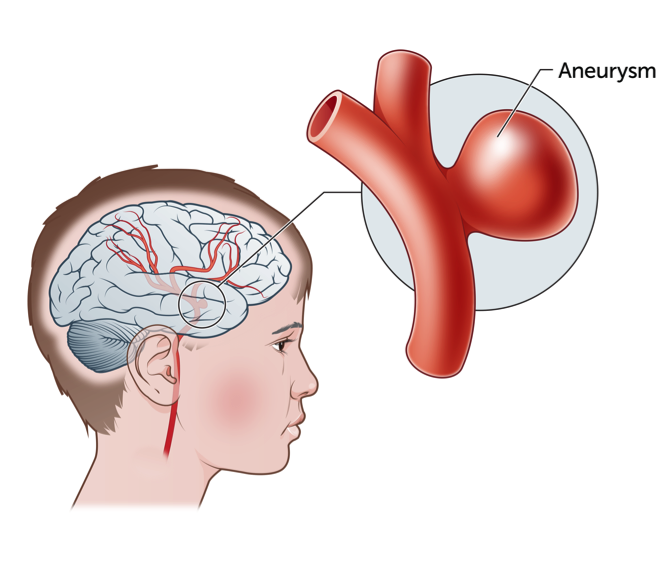
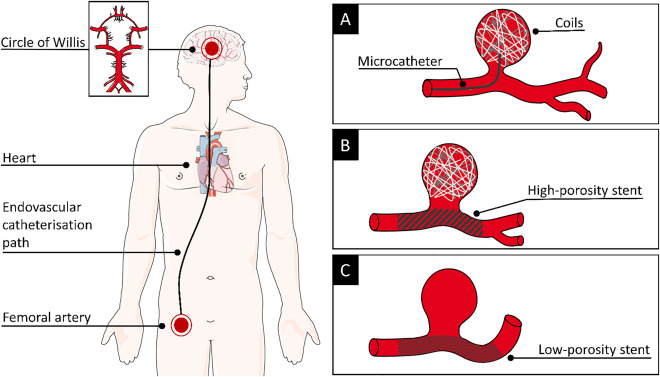
- 腦動脈瘤栓塞(線圈/支架):針對未破裂動脈瘤,預防破裂出血(出血性中風死亡率高),風險降低顯著(破裂風險可從數%降至近零,視瘤大小)。
- 其他:如顱內動脈狹窄支架,結合藥物可進一步降低復發。
綜合效果:單一措施風險降低15-30%,多項結合(如生活+藥物+介入)可累積降低50%以上,甚至達80%。香港政府「慢性病共同治理先導計劃」(CDCC)提供45歲以上人士三高篩查及藥物資助,鼓勵及早介入。
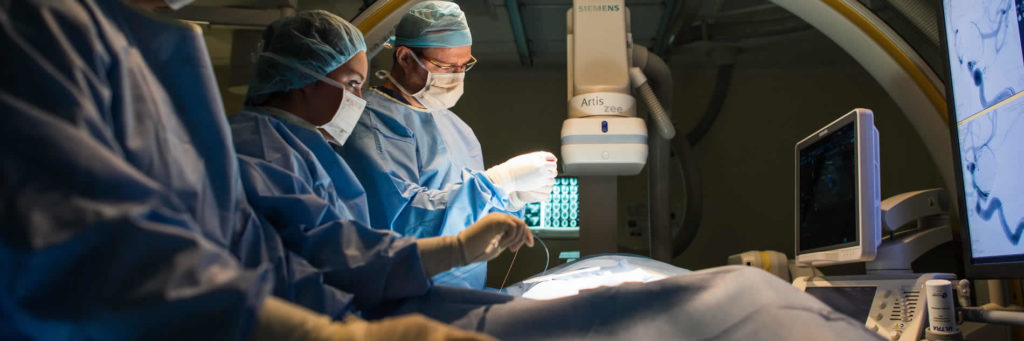
急性中風治療: 如果不幸地, 中風是無法預防的話, 黃金3 至8小時下, 急性中風是可以完全治愈的, 讓病人能享受正常生活:
如果在黃金3 至8小時內成功接受治療,所有中風症狀是有可能逆轉, 中風亦是可以治愈的。患者都沒有任何永久性神經功能障礙, 他們能享受正常的生活。
提前積極中風治療, 分秒迫切的拯救大腦細胞 (Time is brain):
傳统的醫療中風方法是重點針對中風的併發症; 而不是分秒迫切的拯救大腦細胞, 。用傳统的醫療方法,中風治療只是在“等待和觀察” ,直到患者病情惡化, 這方式被稱為 “延誤和被動式” 。現時專門治療中風的腦神經外科醫生會於病人病發的早期,以“積極主動“的方式來治療患者,分秒迫切的拯救大腦細胞, 以減低腦損傷和腦腫脹。

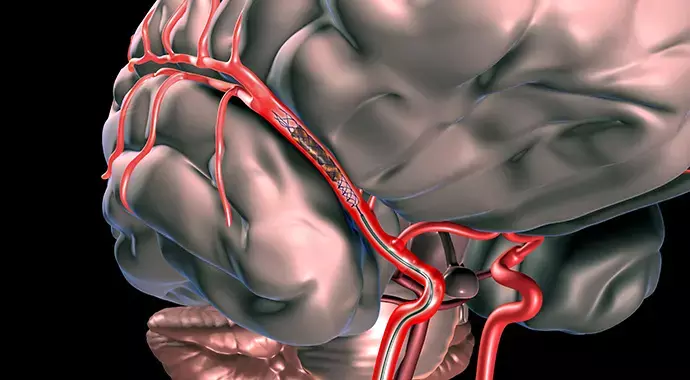
治療中風的真正成因,以防止短時間內再次中風 ( Prevention of further Stroke) :
採用舊有傳统醫療方法,大多數中風治療是盲目性的,無需檢索中風的真正原因而盲目下藥。現時專門治療中風的腦神經血管外科醫生則會以高品質的MRI造影或腦血管造影,以檢索中風的真正成因, 並把相應的中風風險移除,從而防止中風在短時間內再次發生。


